Пневмококковая инфекция
Пневмококковая инфекция (ПИ) – группа убиквитарно распространенных антропонозных болезней, обусловленных передающимся воздушно-капельным путем Streptococcus pneumoniae, характеризующимся способностью проникать в обычно стерильные среды организма человека, вызывая серьезную патологию с высокой летальностью.
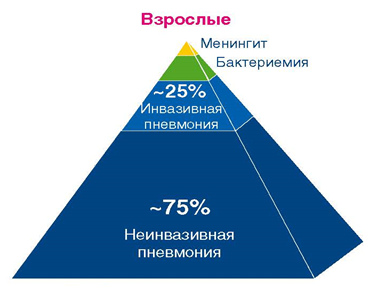
Выделяют инвазивные и не инвазивные клинические формы пневмококковой инфекции. Инвазивные формы (ИПИ) возникают при проникновении St. pneumoniae в стерильные в норме органы и ткани (кровь, ликвор, плевральную жидкость и пр.). К ИПИ относят пневмонию с бактериемией, менингит, сепсис, эндокардит и ряд других более редких заболеваний. Они отличающиеся высокой тяжестью, риском осложнений и летальностью.
Неинвазивные (мукозальные) клинические формы возникают при «местном» распространении пневмококков и включают пневмонию (без бактериемии), острый средний отит, конъюнктивит, синусит и пр.
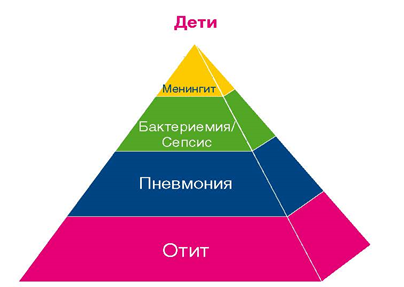
Наиболее частыми клиническими формами пневмококковой инфекции среди взрослых являются пневмонии без бактериемии, среди детей - острый средний отит и пневмония.
Брико Н.И., ред. Эпидемиология, клиника и профилактика пневмококковой инфекции: Учебное пособие для врачей. Нижний Новгород: Ремедиум Приволжье; 2017.
Бремя пневмококковой инфекции
Пневмококковая инфекция распространена повсеместно. Вызываемые ею клинические формы регистрируются как в бедных, развивающихся странах, так и в промышленно развитых государствах с высоким уровнем дохода.
В последние два десятилетия после внедрения массовой вакцинации конъюгированными вакцинами наблюдается снижение заболеваемости различными формами пневмококковой инфекции в развитых странах, в развивающихся бремя ПИ остается по-прежнему высоким. В период пандемии COVID-19 во всем мире отмечалось снижение числа случаев ПИ, однако после ее окончания заболеваемость вернулась к прежнему, а в некоторых странах – более высокому уровню.
Все инвазивные формы пневмококковой инфекции характеризуются крайне тяжелым течением, высоким риском осложнений и высокой летальностью. Так, в 85,7% случаев пневмококковый менингит (ПМ) сопровождается признаками поражения нервной системы, развитием осложнений в виде отека головного мозга, нестабильности гемодинамики и нарушения сознания. При этом среди детей смертность от ПМ составляет от 30% до 60%, частота неврологических осложнений – более 30%.
У детей с пневмококковой пневмонией очень высок риск развития бактериемии. При этом отмечается рост числа антибиотикоустойчивых штаммов S.pneumoniae. Острый средний отит, перенесенный в течение первого года жизни, может стать причиной развития рецидивирующего среднего отита и хронического среднего отита, привести к нарушению слуха.
Этиология
Streptococcus pneumoniae (пневмококк) - грамположительный кокк, относится к роду Streptococcus семейства Streptococcaceae. Пневмококки обычно формируют пары кокков (диплококки), но могут образовывать короткие цепочки
Пневмококки имеют полисахаридную капсулу, которая играет ключевую роль в их вирулентности. Они обладают высоким серологическим и генетическим разнообразием. На основании строения полисахаридной капсулы выделено более 100 серотипов пневмококка. Серотипы и генетические линии пневмококка различаются по ключевым свойствам - вирулентности, инвазивности, способности к колонизации, антибиотикоустойчивости, распространенности по территориям и пр.
За последние 20-25 лет пневмококки приобрели устойчивость ко многим антибиотикам. Наблюдаются изоляты S. Pneumoniae со сниженной чувствительностью к β-лактамным антибиотикам. Распространённость устойчивых к антибиотикам штаммов пневмококков существенно различается по регионам мира. Так, например, уровень устойчивости к пенициллину колеблется от 5 до 40%, достигая максимальных значений в странах Южной Америки, Азии и Восточной Европы. В России зарегистрированы значительные уровни резистентности к пенициллину, и макролидам. Полирезистентные штаммы, устойчивые к трём и более классам антибиотиков, всё чаще выделяются в России как в амбулаторной практике, так и в стационарах.
Устойчивость к противомикробным препаратам S. Pneumoniae различна по клиническим формам и серотипам. Максимально часто резистентные пневмококки выявляются при остром отите и гайморите, а также от больных детей младшего возраста и пожилых, реже – при бактериемии.
Эпидемиологические особенности
Источником пневмококковой инфекции является человек – больной и носитель. Возбудитель выделяется в окружающую среду с частицами носоглоточной слизи при кашле, чихании, разговоре. Считается, что выделение возбудителя активизируется в сухие, холодные месяцы, когда секреция отделяемого дыхательных путей более обильна, а также в период сезонного подъема заболеваемости гриппом и ОРВИ, что связано со стимуляцией секреции и отделения слизи, обусловленной воспалением, вызванным вирусной инфекцией.
Наиболее эпидемически значимыми источниками инфекции являются носители. Уровень носительства варьирует в очень широких пределах (от 5 до 90%). Более высокая частота носительства отмечается среди детей до 5 лет, в особенности посещающих организованные коллективы, взрослых находящихся в организациях с постоянным пребыванием (дома престарелых, дома интернаты, иные социальные учреждения с постоянным пребыванием, воинские коллективы) и взрослых, контактирующих с детьми.
Механизм передачи ПИ— аэрозольный. Основным путем передачи пневмококка является воздушно-капельный. Оптимальным условием для распространения является длительный, тесный контакт с источником инфекции (носителем). Неблагоприятные санитарно-гигиенические условия (высокая температура, влажность, отсутствие вентиляции в помещении, скученность) также повышают вероятность реализации механизма передачи.
Группы риска
Наиболее опасна пневмококковая инфекция для детей в возрасте до 2 лет, в особенности первого полугодия жизни, а также для взрослых старше 60 лет и лиц любого возраста из групп риска (имеющих хронические заболевания, профессиональные вредности, находящиеся в особых условиях пребывания и др.).
Вероятность передачи инфекции возрастает при длительном тесном контакте. В связи с этим, к группам повышенного риска ПИ относятся детские коллективы (в особенности с постоянным пребыванием, такие как дома ребенка, интернаты и пр.), организованные коллективы взрослых (военнослужащие, лица, работающие вахтовым методом, лица и персонал учреждений постоянного пребывания). Взрослые, ухаживающие за детьми младшего возраста, также могут иметь повышенный риск инфицирования, так как последние часто являются носителями пневмококка.
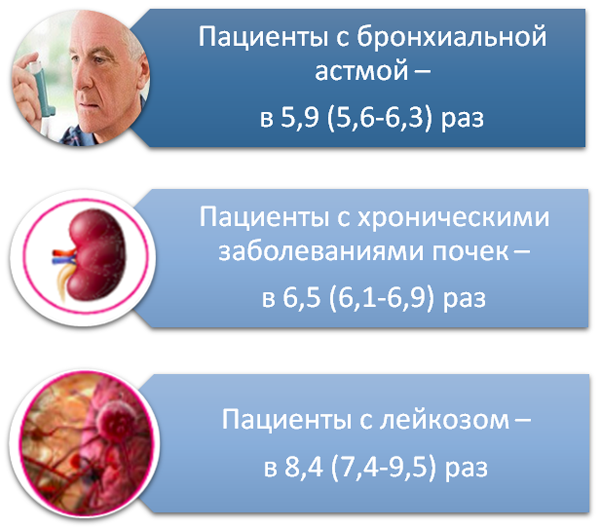
Повышенной восприимчивостью к ПИ обладают лица старше трудоспособного возраста, пациенты, имеющие иммунокомпрометирующие состояния и заболевания, больные хроническими заболеваниями (прежде всего бронхолегочной системы), ряд профессий с вредными для органов дыхания условиями труда. Взрослые из групп риска, страдающие хроническими заболеваниями, имеют больший риск развития пневмококковой пневмонии: в 9,8 раз при хронических заболеваниях легких, в 5,8 при хронических заболеваниях печени, в 3 раза при сахарном диабете.
Shea KM, Edelsberg J, Weycker D, Farkouh RA, Strutton DR, Pelton SI. Rates of pneumococcal disease in adults with chronic medical conditions. Open Forum Infect Dis. 2014;1(1):ofu024. Published 2014 May 27. doi:10.1093/ofid/ofu024
Эпидемическая ситуация в России
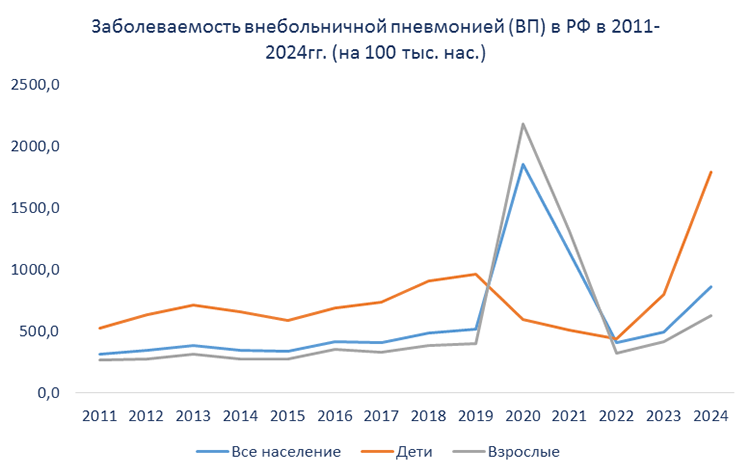
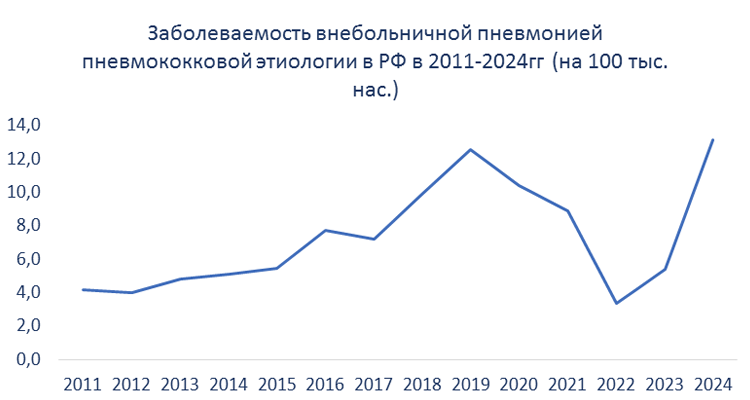
Наиболее частой клинической формой пневмококковой инфекции среди взрослых является пневмония. S. pneumoniae остается ведущей причиной внебольничных пневмоний, достигая в среднем 33—50% в структуре этиологически расшифрованных случаев. По данным эпидемиологического надзора, заболеваемость внебольничной пневмонией в РФ в 2011-2024гг. имеет тенденцию к росту – как среди взрослых, так и среди детей. В 2024 году показатель заболеваемости составляет 866,6 на 100 тыс. нас. (1790,9 среди детей и 627,5 среди взрослых). Доля пневмоний пневмококковой этиологии составляет незначительную ее часть (1,5% в 2024 году), что объяснятся достаточно низким уровнем этиологической расшифровки внебольничных пневмоний (20,8% в 2024 году). Заболеваемость пневмококковой пневмонией в РФ имела тенденцию к росту в 2011-2019гг. В период пандемии коронавирусной инфекции она существенно снизилась, после чего, в 2022-2024гг. вновь отмечается выраженная тенденция к росту заболеваемости (до 13,1 на 100 тыс. нас. в 2024 году, 24,9 и 10,1 на 100 тыс. нас. среди детей и взрослых соответственно). Отмечаются существенные различия в заболеваемости среди различных территорий. Так, по среднемноголетним данным за 2011-2024гг, максимальная заболеваемость внебольничной пневмонией регистрировалась в Дальневосточном ФО, минимальная - в Северо-Кавказском ФО. При этом уровень заболеваемости различался более чем в 3 раза.
По материалам формы №2 федерального статистического наблюдения "Сведения об инфекционных и паразитарных заболеваниях"
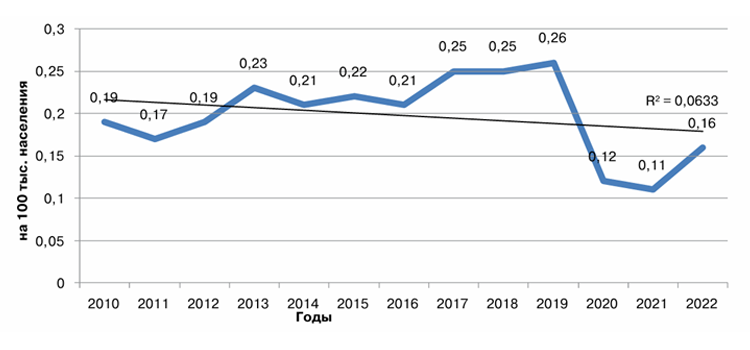
Пневмококк является одним из трех ключевых возбудителей бактериального менингита. На его долю приходится 23% всех случаев бактериальных менингитов в России. Показатель заболеваемости пневмококковым менингитом составил 0,16 на 100 тыс. населения (237 случаев) в 2022 году, при уровне летальности 30%. С 2010 по 2019 г. наблюдалась тенденция к росту заболеваемости пневмококковым менингитом, в период пандемии COVID-19 (2020–2021 гг.) инцидентность снизилась, а после отмены ограничительных мероприятий вновь выросла. Самые высокие показатели заболеваемости пневмококковым менингитом в 2022 г. отмечены в Центральном ФО (0,25 на 100 тыс. населения). Наиболее часто болели дети до 5 лет, показатель заболеваемости которых в 2022 г. составил 0,36 на 100 тыс. контингента (27 случаев), превысив средний по РФ показатель в 2 раза.
Острый средний отит (ОСО) является наиболее частой клинической формой пневмококковой инфекции у детей. По данным многочисленных исследований, доля пневмококковых средних отитов составляет 28-50%. Наиболее подвержены заболеванию дети младшего возраста (от 0 до 4 лет, с пиком на первом году жизни). ОСО является одной из наиболее частых причин назначения антибиотиков детям, что может стимулировать рост распространенности антибиотикорезистентности. Помимо этого, частые случаи ОСО обуславливают высокое экономическое бремя данного заболевания во многих странах мира. В России в настоящее время отмечается умеренно выраженная тенденция к снижению заболеваемости ОСО как среди детей, так и среди взрослых. Данные сравнительных исследований, проведенных в регионах России (Красноярский край, 2011—2019 гг.), свидетельствуют, что на фоне массовой иммунизации среднемноголетние показатели заболеваемости острым средним отитом снизились среди взрослых с 4,6 до 3,6 на 100 тыс. нас., среди детей с 29,1 до 26,9 на 100 тыс. нас.
Королева М.А., Грицай М.И., Чурилова Н.С., Королева И.С. Эпидемиологические особенности гнойного бактериального менингита в Российской Федерации на современном этапе. Эпидемиология и Вакцинопрофилактика. 2023;22(4):67-74. https://doi.org/10.31631/2073-3046-2023-22-4-67-74
Профилактика
В основе профилактических мероприятий в отношении пневмококковой инфекции лежит вакцинация. Для профилактики пневмококковой инфекции в настоящее время используются вакцины, создающие типоспецифический иммунитет к капсульным полисахаридам пневмококка. По строению выделяют два типа пневмококковых вакцин: полисахаридные поливалентные вакцины (ППВ) и конъюгированные полисахаридные поливалентные вакцины (ПКВ). Вакцины могут иметь различное число и состав полисахаридов пневмококка. Количество включенных в них серотипов обозначается обычно в конце, после указания типа вакцины, а конкретный состав полисахаридов можно уточнить в инструкции по применению препарата.
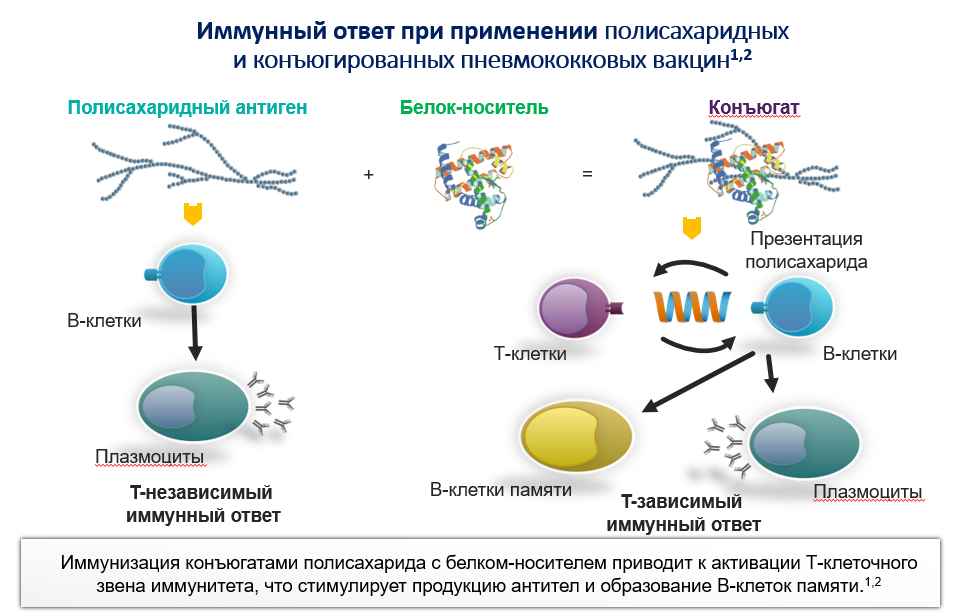
Полисахаридные вакцины являются исторически более ранним типом пневмококковых вакцин (первая из них создана в 1980х годах). Они формируют Т- независимый иммунный ответ. При этом В-клетки памяти не образуются, формируются плазматические клетки. Полисахаридные вакцины не используют у детей младшего возраста (до двух лет) в силу низкой иммуногенности. В настоящее время в мире используется одна полисахаридная вакцина – ППВ23. Для полисахаридных пневмококковых вакцин характерна более высокая протективная активность в отношении инвазивных пневмококковых инфекций, чем неинвазивных.
Конъюгированные вакцины обеспечивают формирование Т-зависимого иммунного ответа. При данном типе ответа происходит формирование как плазматических клеток, так и В-клеток памяти. Конъюгация представляет собой химическое связывание полисахарида пневмококка с белком-носителем — таким как столбнячный анатоксин, дифтерийный анатоксин или CRM197 (генно-модифицированная нетоксичная форма дифтерийного анатоксина). В отличие от ППВ, конъюгированные могут обеспечивать долгосрочный иммунитет за счет продукции новых В-клеток памяти. Их разрешено применять у детей с 2х месяцев и взрослых без ограничения по возрасту. В настоящее время в Российской Федерации доступно несколько вакцин для профилактики пневмококковой инфекции – ПКВ10, ПКВ13, ПКВ20, содержащих антигены 10,13 и 20 серотипов пневмококка соответственно. Содержащийся в конъюгированных вакцинах столбнячный или дифтерийный анатоксин не приводит к формированию иммунитета против соответствующих заболеваний и не является заменой рутинной вакцинации против них.
Pollard AJ, Perrett KP, Beverley PC. Maintaining protection against invasive bacteria with protein-polysaccharide conjugate vaccines. Nat Rev Immunol. 2009 Mar;9(3):213-20. doi: 10.1038/nri2494. PMID: 19214194.
Вакцинация детей против пневмококковой инфекции была впервые включена в календарь профилактических прививок в США в 2000 году. На 2025 год ПКВ включены в календари 172 стран мира. В России в рамках Национального календаря профилактических прививок вакцинация против пневмококковой инфекции проводится детям, начиная с возраста 2 месяца вакцинами ПКВ. Вакцинация проводится по схеме 2+1: первичная серия состоит из 2 доз по 0,5 мл, вводимых в/м в 2 и в 4,5 месяца. Ревакцинацию (3- ю дозу) рекомендуется вводить в возрасте 15 месяцев (но не ранее 4 месяцев после второй дозы). Для детей, имеющих иммунодефицитные состояния, недоношенным, используется трехкратная первичная серия (3 дозы с интервалом в 1 месяц) с последующей ревакцинацией (схема 3+1).
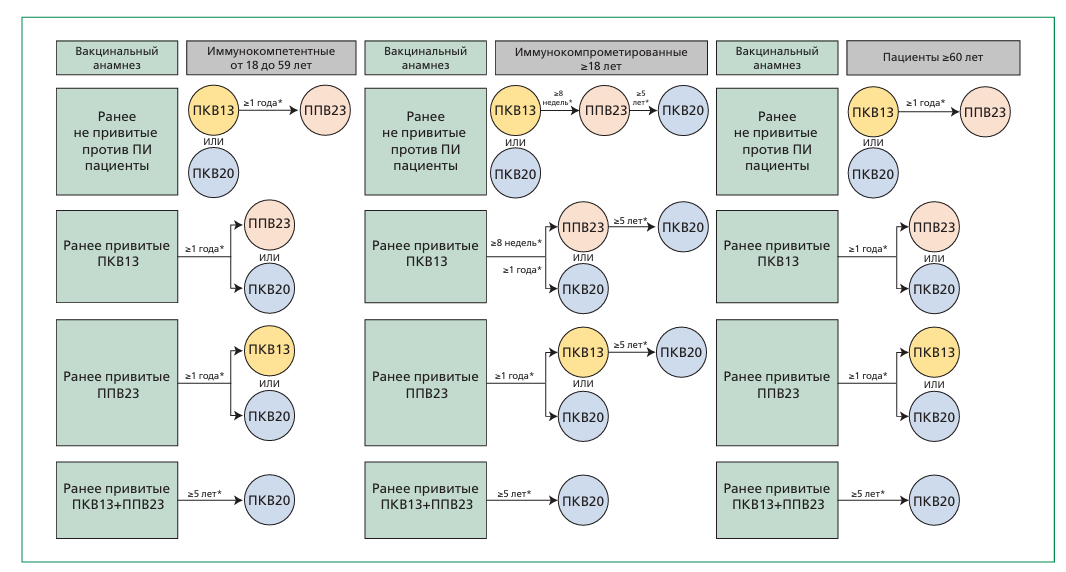
Рекомендации по иммунизации взрослого населения против пневмококковой инфекции в различных странах мира являются чрезвычайно неоднородными с позиций выбранных групп риска, применяемых вакцин и их схем, системы финансирования. В Российской Федерации в рамках календаря прививок по эпидемическим показаниям предусмотрена вакцинация взрослых: лиц, подлежащих призыву на военную службу, лиц старше 60 лет, страдающих хроническими заболеваниями легких, лиц старше трудоспособного возраста, проживающих в организациях социального обслуживания. Вакцинация других групп риска проводится по принципам, изложенным в соответствующих методических документах.
Наиболее частыми клиническими формами пневмококковой инфекции среди взрослых являются пневмонии без бактериемии, среди детей - острый средний отит и пневмония.
Взрослые из групп риска, страдающие хроническими заболеваниями, имеют больший риск развития пневмококковой пневмонии: в 9,8 раз при хронических заболеваниях легких, в 5,8 при хронических заболеваниях печени, в 3 раза при сахарном диабете.
По данным эпидемиологического надзора, заболеваемость внебольничной пневмонией в РФ в 2011-2024гг. имеет тенденцию к росту – как среди взрослых, так и среди детей. В 2024 году показатель заболеваемости составляет 866,6 на 100 тыс. нас. (1790,9 среди детей и 627,5 среди взрослых). Доля пневмоний пневмококковой этиологии составляет незначительную ее часть (1,5% в 2024 году), что объяснятся достаточно низким уровнем этиологической расшифровки внебольничных пневмоний (20,8% в 2024 году). Заболеваемость пневмококковой пневмонией в РФ имела тенденцию к росту в 2011-2019гг. В период пандемии коронавирусной инфекции она существенно снизилась, после чего, в 2022-2024гг. вновь отмечается выраженная тенденция к росту заболеваемости (до 13,1 на 100 тыс. нас. в 2024 году, 24,9 и 10,1 на 100 тыс. нас. среди детей и взрослых соответственно). Отмечаются существенные различия в заболеваемости среди различных территорий. Так, по среднемноголетним данным за 2011-2024гг, максимальная заболеваемость внебольничной пневмонией регистрировалась в Дальневосточном ФО, минимальная - в Северо-Кавказском ФО. При этом уровень заболеваемости различался более чем в 3 раза.
Пневмококк является одним из трех ключевых возбудителей бактериального менингита. На его долю приходится 23% всех случаев бактериальных менингитов в России. Показатель заболеваемости пневмококковым менингитом составил 0,16 на 100 тыс. населения (237 случаев) в 2022 году, при уровне летальности 30%. С 2010 по 2019 г. наблюдалась тенденция к росту заболеваемости пневмококковым менингитом, в период пандемии COVID-19 (2020–2021 гг.) инцидентность снизилась, а после отмены ограничительных мероприятий вновь выросла.
Полисахаридные вакцины являются исторически более ранним типом пневмококковых вакцин (первая из них создана в 1980х годах). Они формируют Т- независимый иммунный ответ. При этом В-клетки памяти не образуются, формируются плазматические клетки. Полисахаридные вакцины не используют у детей младшего возраста (до двух лет) в силу низкой иммуногенности. В настоящее время в мире используется одна полисахаридная вакцина – ППВ23. Для полисахаридных пневмококковых вакцин характерна более высокая протективная активность в отношении инвазивных пневмококковых инфекций, чем неинвазивных.
Конъюгированные вакцины обеспечивают формирование Т-зависимого иммунного ответа. При данном типе ответа происходит формирование как плазматических клеток, так и В-клеток памяти. Конъюгация представляет собой химическое связывание полисахарида пневмококка с белком-носителем — таким как столбнячный анатоксин, дифтерийный анатоксин или CRM197 (генно-модифицированная нетоксичная форма дифтерийного анатоксина). В отличие от ППВ, конъюгированные могут обеспечивать долгосрочный иммунитет за счет продукции новых В-клеток памяти. Их разрешено применять у детей с 2х месяцев и взрослых без ограничения по возрасту.
Вакцинация взрослых групп риска
Вакцинация других групп риска проводится по принципам, изложенным в соответствующих методических документах.
Драпкина ОМ, Брико НИ. Иммунопрофилактика. Методические рекомендации (второе издание). Первичная медико-санитарная помощь. 2025;2(3):135-262. https://doi.org/10.15829/3034-4123-2025-76. EDN: DBKJIQ